Eine gesunde Nagelplatte ist immer transparent, farblos und ihre Oberfläche ist glatt. Das heißt, dank der Kapillaren, die sich unter der Nagelplatte befinden und durch sie hindurchscheinen, erscheint sie rosa. Aus irgendeinem Grund treten jedoch manchmal weiße oder gelbe Flecken in der Dicke des Nagels auf, die mit zunehmender Größe die Form von Längsrillen annehmen. Sie bewegen sich langsam vom freien Rand zur Nagelhaut und nehmen nach und nach eine gelb-ockerfarbene Farbe an. Nagelpilzschäden. Indem sie sich miteinander verbinden und vergrößern, können sie die gesamte Nagelplatte bis zum hinteren Nagelfalz erfassen. Durch die Bildung von Hornmassen im Nagelbettbereich wird der Nagel dicker und der freie Nagelrand kann sich vom Nagelbett lösen. Bald verschwindet der Glanz auf dem Nagel und die freie Kante wird uneben. Bei einigen Patienten kann sich die Nagelplatte vom Nagelbett lösen und eine Ansammlung bröckelnder Hornhautmassen freilegen. Die Farbe der betroffenen Nagelplatten variiert von gelbbraun bis grau.
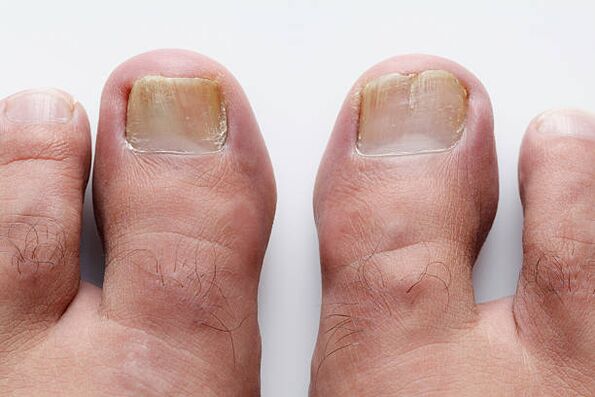
Alle beschriebenen Veränderungen treten bei Onychomykose häufiger auf. Dieser Begriff tauchte 1854 auf und bezeichnete Nagelläsionen, die durch pathogene Pilze verursacht wurden. Onychomykose ist eine recht häufige Nagelerkrankung; Es kommt bei 10–20 % der Menschen vor. Fußpilzinfektionen treten häufiger in Ländern mit kaltem Klima auf. Unbequeme und enge Schuhe schaffen jedoch unabhängig von den Wetterbedingungen günstige Bedingungen für die Entwicklung einer Infektion. Das Risiko, an Onychomykose zu erkranken, steigt mit zunehmendem Alter, sodass Onychomykose häufiger bei älteren Menschen auftritt. Quellen für Pilzinfektionen sind Schwimmbäder, Fitnessstudios, Gemeinschaftsduschen, Badezimmer, Umkleideräume, Schlafzimmer, unbequeme Schuhe, die den Fuß drücken, arterielle oder venöse Insuffizienz, Immunschwäche und Diabetes mellitus. Und natürlich kann man sich in einem Pediküre- oder Maniküre-Salon anstecken. Onychomykose der Hände, insbesondere solche, die durch hefeähnliche Pilze verursacht werden, tritt häufiger bei Frauen auf, die ihre Hände längere Zeit in Wasser oder Seife halten oder mit Zucker, Milchprodukten oder Antibiotika arbeiten.
In den meisten Fällen werden die Nägel von Dermatophyten, häufig von hefeartigen Pilzen und seltener von Schimmelpilzen befallen. Die Hauptverursacher der Onychomykose sind Dermatophytenpilze. Ihr Anteil beträgt bis zu 90 % der Gesamtmasse der Pilzinfektionen. Die häufigsten Erreger der Onychomykose sind T. rubrum (ca. 80 % der Fälle) und T. mentagrophytes var. Interdigital (10-20 %). Sie betreffen in der Regel zunächst die Fingerzwischenräume und dann die Nägel. Daher ist es wichtig, Hautinfektionen vorzubeugen. Candidiasis kann durch Kontakt mit kohlenhydratreichen Lebensmitteln übertragen werden. Darüber hinaus leben Schimmelpilze im Boden, sodass sich der Erreger der Schimmelpilz-Onychomykose in der äußeren Umgebung befindet und häufig an einem bereits veränderten Nagel haftet. Viele Wissenschaftler glauben, dass diese Krankheit weniger ansteckend ist.
Die klinische Einteilung der Onychomykose hängt mit dem möglichen Weg des Eindringens des Pilzes in den Nagel zusammen. Man unterscheidet distale laterale subunguale, weiße oberflächliche, proximale subunguale und totale dystrophische Onychomykose. Am häufigsten siedeln sich pathogene Pilze im subungualen Raum an. Von hier aus können sie in das Nagelbett eindringen. Unter dem Einfluss von Dermatophyten produzieren die Epithelzellen des Nagelbetts weiches Keratin, das bei Ansammlung die Nagelplatte anhebt. Hyperkeratose ist durch eine weißliche Farbe der Läsion gekennzeichnet. Weiches Keratin fördert das Pilzwachstum: Es entsteht ein Teufelskreis. Die aus hartem Keratin bestehende Nagelplatte verändert sich zunächst nicht, doch dann bilden die Dermatophyten ein Luftnetzwerk aus Tunneln, und sobald dieses Netzwerk ausreichend vorhanden ist, verliert der Nagel seine Transparenz. Häufig breitet sich die Infektion entlang der Längsrillen des Nagels aus. Eine Infektion der Matrix, der Wachstumszone, mit Pilzen verursacht verschiedene dystrophische Veränderungen am Nagel.
Rubromykose (verursacht durch T. rubrum) betrifft die Zehennägel und oft auch die Hände. Bei mehr als 90 % der Patienten kommt es zu vermehrter Trockenheit und verstärkter Verhornung der Haut an Händen und Füßen. Unter Beibehaltung ihrer Form und Größe können die Nagelplatten mit weißen oder gelben Flecken und Streifen bedeckt sein. Mit dieser Krankheit sind keine Beschwerden verbunden und die Patienten bemerken diese Veränderungen nicht immer (normotropher Typ). Beim hypertrophen Typ ist aufgrund der Ansammlung von Hornhautmassen darunter eine deutliche Verdickung der Nagelplatten möglich. Sie werden undurchsichtig und zerbröseln leicht. Bei solchen Veränderungen der Nagelplatten klagen Patienten häufig über Schmerzen in den Zehen, die beim Gehen durch Schuhe eingeklemmt werden. Nägel mit Rubromykose werden deutlich dicker und gebogen und ähneln Vogelkrallen (Pilz-Onychogryphose). Beim onycholytischen Läsionstyp werden die Nagelplatten dünner und lösen sich oft bereits zu Beginn des Prozesses seitlich des freien Randes vom Nagelbett. Der abgetrennte Teil wird undurchsichtig und nimmt oft eine schmutzige graue Farbe an. Der proximale Teil des Nagels, insbesondere der näher an der Lunula gelegene, behält lange Zeit seine natürliche Farbe. An den exponierten Stellen des Nagelbettes bilden sich Schichten eher lockerer hyperkeratotischer Massen.
Fußpilz entsteht häufig bei Patienten mit übermäßigem Fußschwitzen. Der Fußpilz beginnt meist an der Seite der freien oder seitlichen Kanten des ersten oder fünften Zehs. Der Erreger des Fußpilzes (T. mentagrophytes var. interdigitale) ist einer der aggressivsten Pilzerreger von Infektionen der Hornhautstrukturen.
Hefepilze Candida spp. Vertreter der normalen menschlichen Mikroflora. Europäische Studien zeigen, dass eine Candida-Infektion in 5–10 % der Fälle eine Onychomykose an den Füßen und in 40–60 % der Fälle an den Händen verursacht. Die Krankheit tritt auf, wenn das Immunsystem geschwächt ist und die normale Zusammensetzung der Mikroflora gestört ist. Candida-Onychomykose tritt häufiger bei Menschen auf, die an Diabetes mellitus, Fettleibigkeit und einer verminderten Schilddrüsenfunktion leiden. Bei einer Candidiasis gehen einer Schädigung der Nagelplatten Rötungen und Schmerzen im Nagelfalz voraus. Entzündungen, Formveränderungen und Verdickungen der Grate führen dazu, dass sich die Kutikula von der Plattenoberfläche löst. Dadurch dringen Pilze in die Nagelmatrix ein und dringen von dort aus in die Nagelplatte und das Nagelbett ein. Onychomykose in Kombination mit Paronychie wird auch bei nicht-dermatophytischen Infektionen, beispielsweise Streptokokken, beobachtet.
Es sind mehr als 40 Arten von Schimmelpilzen bekannt, die Erreger der Onychomykose. Einige von ihnen leben im Boden, kommen überall in der Umwelt vor und beeinträchtigen die Gesundheit der Nägel. Aber häufiger kommt es zu einer Infektion bereits veränderter Nagelplatten. Diese Veränderungen können durch Dermatophyten oder als Folge eines der zahlreichen degenerativen Prozesse verursacht werden, die zu Verformungen und vor allem zu Veränderungen der Mikrostruktur sowohl des Nagelbetts als auch des Nagels selbst führen.
Eine durch Schimmelpilze verursachte Onychomykose tritt meist an den Füßen auf. Das klinische Bild kann äußerlich Veränderungen bei verschiedenen Dermatosen, beispielsweise Psoriasis, entsprechen, was zu Diagnosefehlern und einer unwirksamen Behandlung führt. Daher ist es notwendig, Labortests durchzuführen. Der betroffene Teil der Nagelplatte wird mit speziellen Lösungen behandelt und unter dem Mikroskop untersucht. Die Diagnose wird bestätigt, wenn Myzelfäden eines pathogenen Pilzes nachgewiesen werden. Die Art des Erregers wird durch die Anzucht einer Pilzkultur auf einem Nährmedium bestimmt.
Onychomykose verschwindet nicht spontan. Unbehandelt kann die Infektion schnell beginnen, die Nägel einzeln zu befallen. Zur Behandlung werden spezielle äußerliche und systemische (orale) Antimykotika eingesetzt.
Behandlung von Nagelpilzinfektionen.
Daten zufolge wächst die Nagelplatte an den Händen um 2 bis 4,5 mm pro Monat und an den Füßen eineinhalb Mal langsamer. Eine vollständige Nagelplatte an den Händen kann in 4 bis 5 Monaten wachsen, an den Füßen in 11 bis 17 Monaten. Die Nägel verschiedener Finger wachsen unterschiedlich schnell; Die Nägel der großen Zehen wachsen länger als andere. Da Nägel langsam wachsen, ist es bei der Analyse der Wirksamkeit einer Behandlung nicht notwendig, sich auf den äußeren Zustand der Nägel zu konzentrieren; Das erhaltene Ergebnis kann erst nach Erhalt der Ergebnisse von Mikroskopie- und Kulturtests ermittelt werden. Bei negativen Kultur- oder Mikroskopieergebnissen sollten systemische Antimykotika nicht häufiger als in der Gebrauchsanweisung empfohlen eingesetzt werden. Andernfalls können Sie die Behandlung fortsetzen oder das Antibiotikum wechseln. Bei der externen Therapie entsteht auf der Nageloberfläche eine Schutzschicht mit einer hohen Konzentration an Antimykotika. Der Hauptvorteil der lokalen Therapie ist die Sicherheit, das Fehlen toxischer Nebenwirkungen und Nebenwirkungen.
Der Nachteil der lokalen externen Therapie besteht darin, dass das Medikament nicht immer den Erreger der Infektion erreicht – den Pilz, der sich in der Nagelplatte und -matrix befindet. Um den Erreger abzutöten, wird die Nagelplatte entfernt oder es werden Medikamente verschrieben, um sie aufzuweichen. Äußerlich angewendete Arzneimittel, zum Beispiel Lacke, können möglicherweise nur im Anfangsstadium wirksam sein. Sie werden viele Monate lang verwendet. Wenn die Nagelmatrix beschädigt ist, sind lokale Behandlungen der Onychomykose wirkungslos. Darüber hinaus befolgen Patienten die Anweisungen des Arztes nicht immer konsequent. Sind die meisten Nägel betroffen, sollten systemische Medikamente verschrieben werden.
Bei einem systemischen Behandlungsansatz dringen Medikamente über das Blut in die Nageloberfläche ein. Viele von ihnen reichern sich im Mutterleib an und verbleiben dort auch nach Beendigung der Behandlung. Eine Einschränkung der systemischen Therapie ist die Entwicklung von Nebenwirkungen und Toxizitäten, beispielsweise Hepatitis, die mit der längeren Einnahme von Medikamenten über Monate einhergehen. Eine systemische Therapie wird schwangeren oder stillenden Frauen, Menschen mit Lebererkrankungen oder Arzneimittelallergien nicht empfohlen. Derzeit sind moderne Antimykotika und fortschrittliche Methoden zu ihrer Anwendung erschienen, wodurch das Risiko von Nebenwirkungen und toxischen Reaktionen deutlich reduziert wurde. Obwohl es weiterhin Fälle unwirksamer Therapien gibt. Häufiger sind sie mit einer gleichzeitigen Infektion der Nagelplatte mit mehreren Arten pathogener Pilze, einer unzureichenden Konzentration des Arzneimittels in der Nagelplatte (aufgrund einer schlechten Absorption des Arzneimittels im Magen-Darm-Trakt des Patienten, Diabetes, Fettleibigkeit, schlechter Durchblutung der Extremitäten) oder einer Nichteinhaltung des Arzneimittelschemas durch den Patienten verbunden.
Bei der Auswahl einer systemischen oder lokalen Behandlung ist es wichtig, alle Begleiterkrankungen, die Widerstandskraft des Organismus, den Zustand der Blutgefäße der Extremitäten und die Stoffwechseleigenschaften zu berücksichtigen. Ohne eine Korrektur Ihres allgemeinen Wohlbefindens ist es sehr schwierig, bei der Behandlung von Onychomykose schnelle und qualitativ hochwertige Ergebnisse zu erzielen sowie Rückfälle und erneute Infektionen zu vermeiden.
Um das Auftreten von Onychomykose zu reduzieren, ist es notwendig, Pilzerkrankungen der Haut rechtzeitig zu behandeln, keine fremden Schuhe zu tragen, die Hygiene der Fußhaut zu überwachen, regelmäßig Duschen in Fitnessstudios, Schwimmbädern und ähnlichen Einrichtungen zu besuchen und lokale Antimykotika zu verwenden. Es ist notwendig, die öffentlichen Bereiche sauber zu halten und vorbeugende Untersuchungen bei Personal und Besuchern durchzuführen. In Maniküre- und Pediküreräumen ist es unmöglich, Patienten mit Onychomykose zu betreuen, geschweige denn zu behandeln. Die für die Arbeit mit Kunden benötigte Ausrüstung sollte sterilisiert sein und so weit wie möglich Einwegmaterialien verwendet werden.


















